Pourquoi la gestion de la température des patients est cruciale – et encore sous-utilisée dans les soins de santé
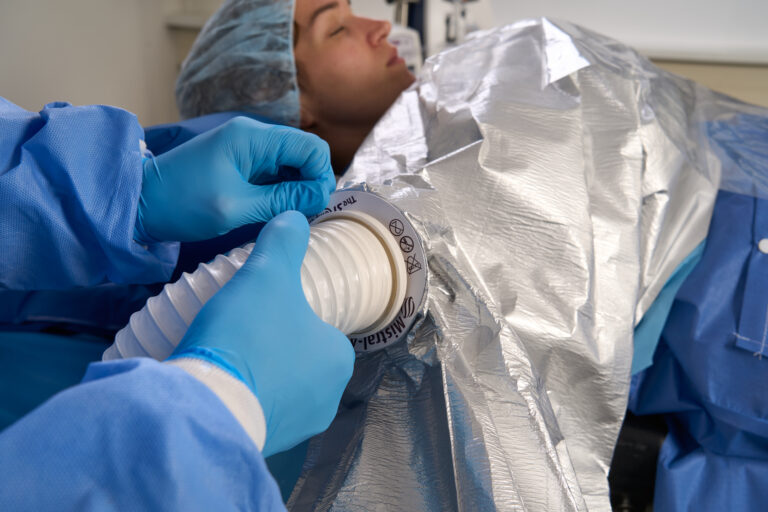
Malgré des décennies de preuves cliniques établissant un lien entre la régulation de la température des patients et de meilleurs résultats chirurgicaux, la gestion de la température des patients demeure l’un des outils les plus sous-utilisés dans les soins de santé modernes. Tout comme l’adoption lente de l’innovation numérique dans les hôpitaux, la gestion de la température des patients fait face à des barrières systémiques – allant du manque de ressources et de formation jusqu’à l’absence de directives cliniques cohérentes.
Jusqu’à 70 % des patients opérés souffrent d’hypothermie périopératoire involontaire , ce qui augmente le risque de complications telles que les infections du site opératoire, les événements cardiaques, les troubles de la coagulation et les séjours hospitaliers prolongés¹.
À une époque où les systèmes de santé sont submergés par des pénuries de personnel, une hausse du nombre de patients et des pressions budgétaires, la gestion de la température des patients représente une solution simple, rentable et fondée sur des preuves pour améliorer leur sécurité, réduire les complications et abaisser les coûts.
Alors, pourquoi n’est-elle pas encore devenue une pratique standard ?
1. Les preuves sont claires, mais la pratique clinique ne suit pas
Le consensus clinique sur la gestion de la température des patients est solide. Les études montrent systématiquement que même une hypothermie légère (juste en dessous de 36 °C) pendant ou après une intervention chirurgicale, entraîne de moins bons résultats cliniques.
- Le NICE (National Institute for Health and Care Excellence) estime que le maintien de la normothermie permet de réduire jusqu’à 64 % le taux d’infections du site opératoire².
- La gestion de la température du patient est également liée à une récupération plus rapide, à des séjours plus courts en salle de réveil (SSPI) et à des coûts hospitaliers réduits³.
Cependant, comme pour de nombreuses innovations en santé, il faut en moyenne 17 ans pour que de nouvelles preuves soient intégrées à la pratique clinique courante⁴. Ce décalage reflète des obstacles plus profonds, d’ordre organisationnel et comportemental.
2. Les obstacles : des défis bien connus dans l’innovation en santé
La résistance à l’adoption de la gestion de la température du patient reflète les difficultés plus larges liées à l’intégration de nouvelles technologies dans les environnements cliniques :
- Manque de sensibilisation des cliniciens : de nombreux chirurgiens et anesthésistes sous-estiment l’impact de l’hypothermie périopératoire sur les résultats cliniques⁵.
- Manque de formation : le personnel du bloc opératoire n’est pas toujours formé aux techniques de réchauffement optimales ou à l’utilisation des dispositifs⁶.
- Contraintes liées au flux de travail : la gestion de la température du patient est souvent négligée en raison du manque de temps, notamment dans les blocs très sollicités⁷.
- Absence de protocoles institutionnels : tous les établissements ne disposent pas de politiques standardisées de réchauffement périopératoire².
Un enquête menée en 2020 auprès d’anesthésistes a révélé que plus de 40 % d’entre eux ignoraient l’existence des recommandations officielles sur le réchauffement périopératoire, malgré les solides preuves en sa faveur³.
3. Pénurie de personnel et contraintes opérationnelles
La gestion de la température du patient peut être négligée simplement parce que les équipes chirurgicales, déjà surchargées, n’ont ni le temps ni les ressources pour en faire une priorité – en particulier lorsque les dispositifs de réchauffement ne sont pas bien intégrés au flux de travail clinique.
Comme pour les solutions numériques, le véritable défi ne réside pas uniquement dans la technologie, mais dans sa mise en œuvre⁷.
« Nous savons que cela fonctionne, mais si ce n’est pas facile à utiliser ou perçu comme urgent, ça ne sera pas appliqué. »
— Cadre infirmier de bloc opératoire, hôpital universitaire européen
4. Des patients mieux informés – et plus exigeants en matière de qualité des soins
Une nouvelle ère de soins centrés sur le patient pousse les hôpitaux à repenser l’expérience chirurgicale. Les patients étant de plus en plus informés sur la qualité, la sécurité et les résultats, des mesures simples mais efficaces comme la gestion de la température patient deviennent des facteurs différenciateurs visibles⁸.
Les établissements reconnus pour leurs faibles taux d’infection, leurs temps de récupération plus courts et un meilleur confort du patient bénéficieront d’un avantage en termes de réputation – et la gestion de la température du patient y contribue.
5. L’innovation peut combler le fossé de l’adoption
Tout comme la chirurgie robotique et l’IA qui gagnent en popularité, les technologies de la gestion de la température du patient de nouvelle génération – telles que les systèmes à air chaud automatisés, les vêtements intelligents avec capteurs de température, et les tableaux de bord numériques intégrés – peuvent faciliter et accélérer l’adoption⁸.
Ces innovations :
- réduisent les erreurs humaines,
- permettent une surveillance en temps réel de la température,
- et peuvent être intégrées aux indicateurs qualité de l’hôpital, soutenant ainsi la conformité et le suivi des performances.
Une étude de 2023 publiée dans le Journal of Clinical Monitoring and Computing a montré qu’un suivi continu de la température, associé à un réchauffement automatisé, réduisait de 43 % l’incidence de l’hypothermie et de raccourcissait le séjour en SSPI de 25 minutes en moyenne⁸.
Conclusion : La gestion de la température du patient doit devenir une norme de soins incontournable
Les arguments en faveur de la gestion de la température du patient sont aussi forts que ceux en faveur de la numérisation des soins de santé. Elle améliore la sécurité des patients, optimise les résultats cliniques et soutient l’efficacité hospitalière – le tout à un coût et une complexité relativement faibles.
Mais pour que la gestion de la température du patientrévèle tout son potentiel, elle doit être intégrée dans les pratiques cliniques, soutenue par une formation adaptée et évaluée en fonction de son impact.. Le prochain défi pas n’est pas technologique : c’est celui de l’engagement organisationnel.
Prévenir l’hypothermie n’est pas une option – c’est une nécessité.
Références
- World Health Organization. WHO Guidelines for Safe Surgery. 2009.
- NICE Clinical Guideline CG65. Inadvertent perioperative hypothermia: The management of inadvertent perioperative hypothermia in adults. National Institute for Health and Care Excellence. 2008.
- Forbes SS, et al. Evidence-based guidelines for prevention of perioperative hypothermia. Journal of the American College of Surgeons. 2009;209(4):492-503.
- Balas EA, Boren SA. Managing clinical knowledge for health care improvement. Yearbook of Medical Informatics. 2000.
- Sessler DI. Mild perioperative hypothermia. New England Journal of Medicine. 1997;336(24):1730-1737.
- Scott EM, Buckland R. A systematic review of intraoperative warming to prevent postoperative complications. AORN Journal. 2006;83(5):1090-1104.
- Jang YE, et al. Hypothermia during surgery and its clinical implications. Korean Journal of Anesthesiology. 2015;68(4):318-326.
- Journal of Clinical Monitoring and Computing. Real-time temperature monitoring and hypothermia prevention: Impact on PACU stay. 2023.